O que é o período de caręncia dos planos de saúde?
Atualizado em 03/08/2022
Tire suas dúvidas sobre o significado do termo caręncia no momento de adquirir ou trocar o seu plano de saúde.

Afinal, o que significa a caręncia quando falamos em plano de saúde? Segundo a Agęncia Nacional de Saúde Suplementar (ANS), responsável por regular o setor de planos de saúde no Brasil, caręncia é o tempo necessário para que vocę tenha acesso a determinadas coberturas previstas após a contrataçăo do seu plano.
Já a cobertura do plano de saúde nada mais é do que o compilado de serviços que vocę terá acesso ao contratá-lo. Para entender quais săo essas coberturas obrigatórias, é necessário se atentar ao tipo de plano escolhido. Todas essas informaçőes constam no seu contrato.
Caręncia para urgęncia e emergęncia
Em casos de planos contratados a partir de janeiro/1999, após 24 horas, o cliente é assegurado para ser atendido em situaçőes de urgęncia e emergęncia, seguindo as segmentaçőes do seu plano.
Plano Ambulatorial + Hospitalar
Se o plano for aquele que engloba assistęncia médico-ambulatorial e hospitalar com obstetrícia e acomodaçăo em enfermaria ou apartamento, após 24 horas da vigęncia do contrato, os atendimentos de urgęncia e emergęncia săo ilimitados.
Plano Ambulatorial
Se o plano for de cobertura apenas ambulatorial, o atendimento se estende até as 12 horas iniciais. Após esse período e caso haja necessidade de internaçăo, o paciente passa a assumir as despesas.
Caręncia para parto
No período da gravidez, a mulher passa por exames de pré-natal e, após os 9 meses, ocorre o tăo sonhado parto. Nesse caso, é preciso estar atento aos prazos de caręncia para parto.
De acordo com a ANS, a caręncia é de 300 dias para partos a termo (a partir da 38Ş semana de gravidez). No entanto, em casos de partos prematuros, ou seja, de gravidez com previsăo de nascimento dentro do período de caręncia, os planos de saúde podem cobrir as despesas de parto se este for realizado em atendimento de urgęncia e emergęncia.
Após o nascimento do bebę, é importante que os pais estejam atentos ŕ possibilidade de já o incluir no plano após o nascimento, como medida de segurança. Na Unimed Fortaleza, para as mamăes que possuem cobertura obstetrícia, o recém-nascido tem cobertura total por 30 dias. Além disso, ele tem acesso a todas as coberturas previstas, desde que vocę o inclua no plano de saude com até 30 dias de nascido.
Descubra no vídeo abaixo mais benefícios do plano Unimed Fortaleza para recém-nascidos, além de vantagens exclusivas oferecidas para mamăes que realizarem o parto no Hospital Regional da Unimed (HRU):
Caręncias do plano de saúde Unimed Fortaleza
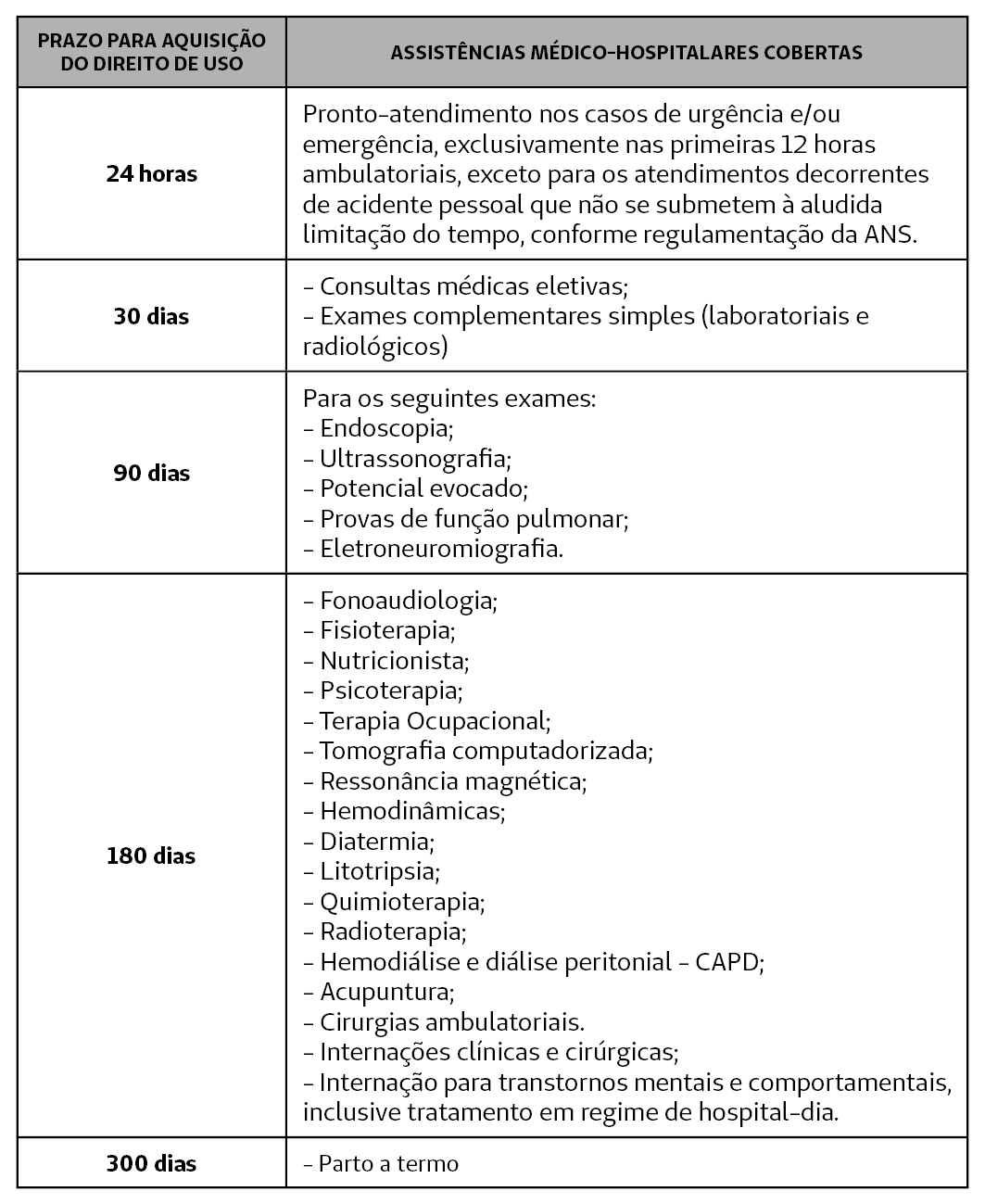
Após a aquisiçăo do seu plano de saúde Unimed Fortaleza, os períodos de caręncias a cumprir começam a contar a partir do início da vigęncia do contrato, ou seja, a partir do momento em que o serviço é ativado. Fale com um consultor Unimed Fortaleza e esclareça suas dúvidas.
Confira abaixo o tempo de caręncia para cada situaçăo:
Aproveitamento de caręncias x Portabilidade de caręncias
Quando falamos sobre o aproveitamento de caręncias, significa aproveitar parcialmente as caręncias de outras operadoras de saúde, ou seja, entrar com caręncia reduzida no novo plano. Já a portabilidade de caręncias, significa năo cumprir caręncias no novo plano, caso vocę tenha mais de 2 anos de permanęncia de contrato.
Aproveitamento de caręncias
Para planos pessoa física e coletivos empresariais entre 01 e 29 vidas, é possível migrar de plano de saúde aproveitando parcialmente as caręncias, de acordo com o tempo de contrato. A facilidade também é válida em contratos coletivos por adesăo, aqueles em que uma entidade de classe profissional ou cooperativa contrata para pessoas a ela vinculadas.
Quando um cliente cancela o plano Unimed Fortaleza, seja pessoa física ou jurídica, e deseja recontratá-lo em seguida, o aproveitamento de caręncias também é possível, mas dentro de um período igual ou inferior a 30 dias da data do cancelamento.
Em contratos coletivos empresariais, aqueles em que a empresa contrata o plano para seus funcionários, com mais de 30 participantes, năo é exigido o cumprimento de caręncia.
Portabilidade de caręncias
A ANS publicou a Resoluçăo Normativa 438/2018, que passou a valer a partir de junho de 2019, sobre portabilidade de caręncias. Ela diz que os clientes, independente da natureza do plano, podem mudar o plano de origem ou operadora sem a necessidade de cumprir caręncia, desde que preenchido alguns pré-requisitos.
Anteriormente, um cliente só poderia exercer a portabilidade para planos coletivos por adesăo (filiados a sindicatos, associaçőes, conselhos e entidades de classe) ou individual e familiar. Com a nova regra, o cliente poderá portar aproveitando as suas caręncias para quaisquer tipos de contrato, inclusive os coletivos empresariais.
Como pré-requisitos básicos, é necessário ter no mínimo 2 anos de permanęncia no contrato para solicitar a portabilidade, mas se vocę tiver cumprido Cobertura Parcial Temporária (CPT), deverá ter, no mínimo, 3 anos para a primeira portabilidade.
Cobertura Parcial Temporária (CPT) é o período ininterrupto de até 24 (vinte e quatro) meses, contado a partir da data da contrataçăo ou adesăo ao plano de saúde, em que fica suspensa a cobertura de procedimentos de alta complexidade, leito de alta tecnologia e procedimentos cirúrgicos, desde que relacionados, exclusivamente, a doenças ou lesőes preexistentes declaradas pelo consumidor ou representante legal no ato da contrataçăo do plano.
A própria ANS é quem diz em seu site para quais planos há compatibilidade. De modo geral, levando em consideraçăo a faixa de preço dos planos e cobertura assistencial, estes critérios năo serăo levados em consideraçăo em situaçőes de rescisăo contratual por motivo de perda de vínculo.
Além disso, a nova legislaçăo garante aos beneficiários de planos coletivos o exercício da portabilidade em caso de:
- Rescisăo de contrato por quaisquer das partes (operadora e/ou contratante);
- Demissăo, exoneraçăo ou aposentadoria (pela contratante ou a pedido do empregado);
- Perda da condiçăo de dependente;
- Término do Programa de Aposentados ou Demitidos.
Para saber quais planos săo compatíveis, o cliente deverá acessar o relatório de compatibilidade no site da ANS, que indicará o plano e a operadora para realizaçăo do processo. Também caberá ao cliente providenciar alguns documentos com a operadora de origem para que a nova operadora possa acatar a portabilidade.
Documentos necessários para solicitar a portabilidade:
- Comprovante de pagamento das tręs últimas mensalidades ou das tręs últimas faturas, se for plano na modalidade de pós pagamento, OU declaraçăo da operadora do plano de origem* ou do contratante informando que o beneficiário está em dia com as mensalidades;
- Comprovante de prazo de permanęncia: proposta de adesăo assinada OU contrato assinado OU declaraçăo da operadora do plano de origem* ou do contratante do plano atual;
- Relatório de compatibilidade** entre os planos de origem e destino OU nş de protocolo, ambos emitidos pelo Guia ANS de Planos de Saúde;
- Se o plano de destino for coletivo, comprovante de que está apto para ingressar no plano. No caso de empresário individual, comprovante de atuaçăo para contrataçăo de plano empresarial.
* A declaraçăo para fins de portabilidade deverá ser fornecida pela operadora do plano de origem no prazo de 10 dias. ** O relatório de compatibilidade terá validade de 10 dias a partir da emissăo do protocolo.
Gostou do conteúdo? Agora que vocę já sabe como funciona o período de caręncia no plano de saúde Unimed Fortaleza, solicite aqui o contato de um de nossos consultores para descobrir as nossas vantagens exclusivas para clientes.





